| 硝子体手術適応となる代表的な眼底疾患 |
|
| 1.糖尿病網膜症 |
|
日本における失明原因の第1位であり、適切な内科管理が行われていない場合必ずおきてくる糖尿病の3大合併症の一つです。
網膜に出血・白斑(しみのようなもの、虚血や浮腫によっておこる)が出現し、進行すると増殖膜の進展や出血・網膜剥離・緑内障・虹彩炎などさまざまな病気を起こします。しっかりした血糖管理と適切な時期の網膜光凝固(レーザー)治療が必要ですが、病気の勢いが止められない場合には硝子体手術となります。
手術により増殖膜の除去・新生血管の凝固・眼内での直接のレーザー治療や網膜剥離の復位などさまざまなことをしなければならない場合、手術時間がかかってしまいます。
また再出血などの合併症も、重症であればあるほどおこりやすくなります。 |
|
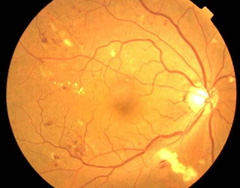 |
増殖前糖尿病網膜症
出血・白斑が散在している |
|
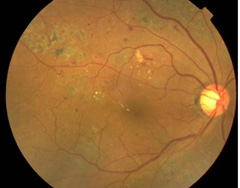 |
レーザー治療後 |
|
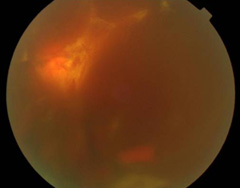 |
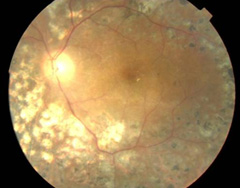
増殖糖尿病網膜症
視神経付近からの増殖膜・新生血管による
多量の硝子体出血 |
|
 |
硝子体術後 |
|
|
|
| 2.網膜静脈閉塞症 |
|
これには中心静脈閉塞症と静脈分枝閉塞症の大きく2種類があります。
網膜内の静脈が高血圧・動脈硬化などの全身状態により閉塞・破裂して網膜内及び硝子体腔内に出血してしまう病気です。視力に一番大切な網膜の中心(黄斑部)に出血がかかったり、出血による浮腫が広がると著しい視力低下を来たします。
手術では硝子体出血を除去後(網膜内の出血は手術では除去しにくい)、浮腫を軽減する薬を眼内注入したり、閉塞部位を改善するなどのことを行います。 |
|
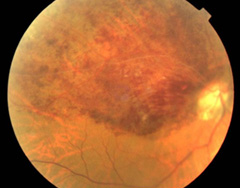 |
静脈分枝閉塞症
レーザー治療前 |
|
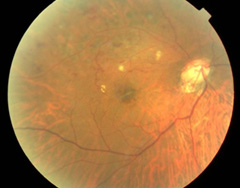 |
レーザー治療後 |
|
|
|
| 3.黄斑円孔・黄斑前膜 |
|
網膜の真中(黄斑部)におこる病気で、両者とも視力低下とゆがみを自覚しま す。
黄斑円孔は黄斑部に徐々に穴があいてしまう病気で、中年以降の女性に多いのですが、はっきりとした原因はわかっていません。打撲などの外傷によっ ても起こる場合があります。硝子体の黄斑部に対する牽引が原因では、とも考えられています。術後、眼内をガス置換することにより円孔を閉鎖することが必要な疾患です。
黄斑前膜は黄斑部に線維性の膜がはってしまい、これにより網膜にひずみが生じます。手術ではこれを除去します。 |
|
|
| 4.網膜剥離 |
|
網膜(特に周辺部)に裂孔や円孔を生じ、眼内の液がそこから網膜下にまわってしまうと、網膜は眼球の壁からはがれてしまいます。これが網膜剥離です。
原因としては裂孔・円孔部の硝子体の牽引が考えられており、特に近視の方に多いのですが、打撲などの外傷でもおこります。はがれた部位は見えなくなるため、視野が欠けて見える状態となります。初期の変化として飛蚊症(黒い点々が無数にみえる)が起こります。早期なら光凝固による外来治療で剥離を食い止めることができるのですが、剥離してしまった場合は放置することにより失明してしまうために、できるだけ早期に手術となります。
硝子体を切除後、ガスにより網膜を進展します。また硝子体を切除しない手術(強膜バックリング手術)もあります。 |
|
|
| 5.加齢黄斑変性症 |
|
以前は欧米人に多かったのですが、最近日本人でも増加しています。
黄斑部の網膜下に新生血管が発生し、これにより網膜下出血や網膜浮腫・硝子体出血をきたし、視野の中心視力が低下してしまいます。
治療としては薬物療法や光凝固・光線力学療法(PDT)などがありますが、出血がひどい場合は手術により血腫を除去することが必要です。 |
|
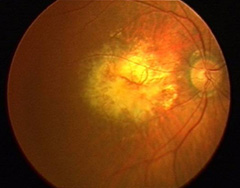 |
網膜の中心部(黄斑部)下に
新生血管が進展している |
|
|
|
| 6.白内障手術トラブル |
|
白内障手術は現在多くの施設で行われており、眼科で一番多い手術です。
加齢などにより混濁した水晶体(レンズ)を超音波で破砕/吸引し、眼内レンズを挿入する手術で、日帰り手術でも行うことが多くなっております。
殆どの方がトラブルをおこすことなく終了するのですが、以前に眼周囲に打撲を受けられた方などで、水晶体が硝子体腔内に落下してしまう場合があります。この時は硝子体手術により落下水晶体を除去後、眼内レンズを縫いつけします。 |
|
|
| 7.眼内炎 |
|
体の病気や、数は少ないものの以前に受けた眼内手術などにより、眼球内に炎症をおこすことがあります。これにより硝子体は混濁し視力低下を来たしたり、場合によっては失明してしまいます。
原因としては感染や自己免疫による炎症反応などがあります。感染の場合、硝子体手術で抗生物質の還流を行いながら病巣を切除します。
自己免疫が原因の場合は、眼内に直接抗炎症剤を散布することで炎症を抑えます。 |
|